



Fabrizio Campagnacci
www.otticacampagnacci.com
/home/blog

OTTICA CAMPAGNACCI aderisce alla raccolta degli occhiali usati:



OTTICA
CAMPAGNACCI
is authorized dealer of:
- Binocoli e cannocchiali
- Microscopi
- Strumenti elettronici meteo
- Altimetri e bussole
- Barometri, termometri e Galileiani
- Lenti d'ingrandimento
- Telescopi
- Visori notturni "Yukon"
- Strumenti "Suunto"
- Catalogo "C.A.I."

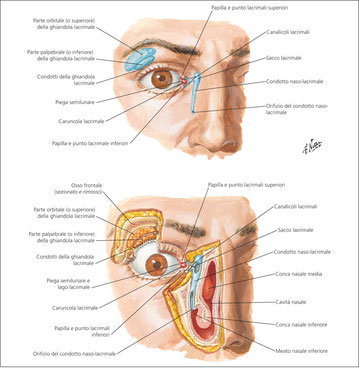
Apparato lacrimale

Definizione
Complesso delle strutture che presiedono alla secrezione ed alla eliminazione del liquido che costituisce le lacrime, la cui funzione è quella di mantenere pulita ed umida la superficie anteriore dell’occhio.
Quindi L'apparato lacrimale è formato da un apparato secretore del film lacrimale e da un apparato escretore che ne consente il deflusso.

Come già detto, l'apparato lacrimale può essere diviso in una porzione secretoria ed una escretoria.
La componente secretoria è costituita dalla ghiandola lacrimale
principale e dalle ghiandole lacrimali accessorie.
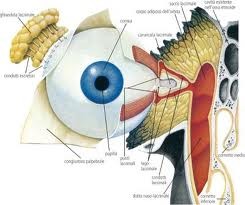
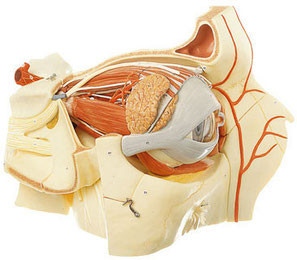
La ghiandola lacrimale principale (figura a lato) è alloggiata nella
parete supero-esterna dell'orbita, all'interno della fossa lacrimale dell'osso frontale, aderendo strettamente al periostio attraverso strutture ligamentose; ha le dimensioni di circa 20 mm in
lunghezza, 12 mm in larghezza e 5 mm in spessore e pesa circa 0,7-0,8 g. La ghiandola ha un aspetto lobulato ed è divisa in due porzioni separate tra loro dal tendine del muscolo elevatore della
palpebra superiore. La porzione superiore o "orbitaria" ha forma di una mandorla appiattita ed è avvolta da una capsula in seno alla quale decorrono vasi e nervi. La porzione inferiore o
"palpebrale", incostante, ha volume e peso pari alla metà o ad un terzo dell'altra e manca di una capsula vera e propria. La ghiandola in toto è di tipo tubulo-acinoso essendo formata da tubuli,
acini ed un sistema di condotti escretori che sboccano nel fornice superiore: la sua attività secretoria è completamente sierosa. Gli acini ed i tubuli sono separati tra loro da connettivo
intralobulare in cui decorrono fibre nervose amieliniche. La vascolarizzazione è assicurata dall'arteria e dalla vena lacrimale, rami dell'arteria e della vena oftalmica, rispettivamente. Le
lacrime vengono convogliate nel sistema dei dotti escretori grazie all'influenza delle cellule mioepiteliali peritubulari contrattili.

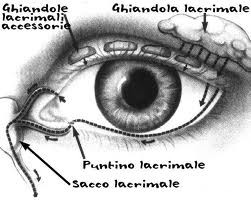
Per quanto riguarda le ghiandole lacrimali accessorie, circa i due terzi (ghiandole di Krause) sono localizzate nello stroma della
congiuntiva dei fornici, principalmente nella parte supero-laterale del fornice vicino alla ghiandola lacrimale principale. Un piccolo numero di queste ghiandole è presente anche nel fornice
inferiore. L'altro gruppo di ghiandole accessorie (ghiandole di Wolfring) è situato lungo il margine orbitale dei tarsi, sia superiormente che inferiormente, e presenta una struttura simile alle
ghiandole di Krause (figura a lato).
Il film lacrimale ricopre una superficie corneo-congiuntivale di 16 cmq. Topograficamente, si divide in quattro parti: quello della congiuntiva
palpebrale, quello della congiuntiva bulbare, il lago, i menischi ed il film pre-corneale. Il suo spessore è variabile a seconda della porzione considerata e risulta massimo a livello della
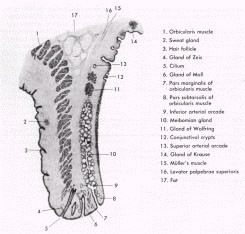
cornea (8 micrometri). Il liquido lacrimale contenuto nel sacco congiuntivale ha un aspetto opalescente in quanto in esso confluiscono anche i secreti di ghiandole mucipare (Meibomio e Zeiss
delle palpebre, cellule caliciformi congiuntivali) e sudoripare (Moll palpebrali) (figura sotto).
Le lacrime hanno un indice di refrazione di 1,33, molto vicino a quello della cornea, e un pH tra 7.3 e 7.8 (lievemente alcalino). Le lacrime
sono composte per il 98% di acqua e per il restante 2% principalmente di elettroliti e proteine (la più rappresentata è il lisozima). La secrezione lacrimale non è ancora in atto
alla nascita, iniziandosi dopo alcune settimane, e si riduce con l'età.
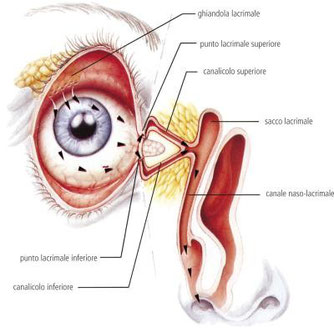
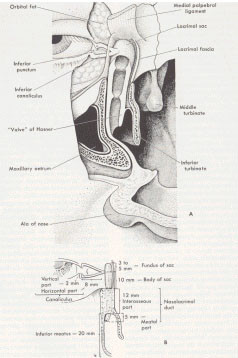
L'apparato escretore è costituito dalle seguenti strutture (figura a lato):
1. Puntini lacrimali: ciascuno è circondato da un anello di tessuto connettivo avascolare contenente fibre muscolari. I puntini superiore ed inferiore di ciascun
occhio non sono direttamente corrispondenti l'uno all'altro; infatti il superiore è situato da 0,5 a 1 mm medialmente rispetto l'inferiore. Questa situazione impedisce la loro completa
giustapposizione a palpebre chiuse onde evitare un blocco del drenaggio del film lacrimale.
2. Canalicoli lacrimali: sono costituiti da un tratto verticale (ampolla) di 2 mm ed uno orizzontale di circa 8 mm. Nel 90% dei casi, i due tratti orizzontali si
uniscono a formare un canalicolo comune che si apre nella parete laterale del sacco lacrimale, dove è presente un dispositivo valvolare anti-reflusso (valvola di Rosenmuller). I due canalicoli
lacrimali sono circondati, per i due terzi prossimali, dal muscolo di Horner e, per il terzo distale, anteriormente dal muscolo orbicolare e posteriormente dal muscolo di Horner. Il lume dei due
canalicoli è rivestito da epitelio pavimentoso pluristratificato e tessuto connettivo sottostante.
3. Sacco lacrimale: è situato nella fossa lacrimale, costituita dal processo frontale dell'osso mascellare e dall'osso lacrimale, fra le creste lacrimali anteriori
e posteriori. E' lungo circa 10 mm, ha diametro trasversale variabile a seconda dello stato di replezione (la sua capacità varia dai 2 ai 12 cc), il suo lume è rivestito da epitelio cilindrico
pluristratificato. Il sacco lacrimale è ricoperto dalla fascia lacrimale che si estende dalla cresta lacrimale posteriore a quella anteriore.
4. Dotto naso-lacrimale: è lungo circa 12 mm, è contenuto in un canale osseo le cui pareti sono formate dall'osso mascellare e da quello lacrimale. Abbandonato il
canale osseo, decorre per circa 5 mm nella mucosa nasale e sbocca nel meato inferiore dietro la testa del cornetto inferiore. L'apertura del dotto al turbinato inferiore presenta una plica mucosa
(valvola di Hasner).
Fisiologia della secrezione
Nella ghiandola principale ha luogo la secrezione riflessa, di tipo accessuale, cioè conseguente a particolari stimoli; nelle ghiandole accessorie e nelle ghiandole congiuntivali e tarsali
ha invece luogo la secrezione di base, di tipo continuo. La secrezione riflessa è varie centinaia di volte maggiore rispetto quella basale. Lo stimolo alla secrezione riflessa sembra essere a
partenza sensitiva corneale e congiuntivale, come conseguenza della rottura del film lacrimale.
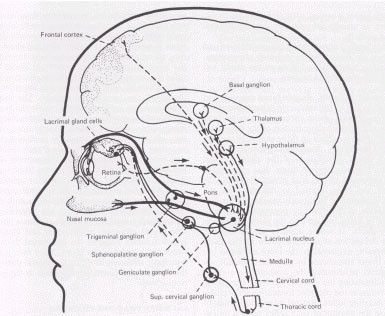
La ghiandola lacrimale principale riceve un'abbondante innervazione effettrice di
tipo secretorio, l'origine della quale è da ricercarsi nel nucleo lacrimatoio, sito nel ponte vicino al nucleo salivatorio superiore. Le fibre parasimpatiche pre-gangliari abbandonano il S.N.C.
attraverso la radice sensitiva del VII nervo cranico (nervo faciale), passando nel meato uditivo interno. Poi, attraversano il ganglio genicolato senza interruzione, ed emergono dalla fossa
cranica media sotto forma di grande nervo petroso superficiale. Da qui, passano nel canale pterigoideo ed arrivano al ganglio sfenopalatino dove fanno sinapsi. Quindi, le fibre parasimpatiche
secretici raggiungono la ghiandola lacrimale attraverso l'anastomosi tra il ramo zigomatico temporale della branca mascellare del nervo trigemino ed il ramo lacrimale della branca oftalmica
trigeminale. All'interno della ghiandola tali fibre terminano alla superficie delle cellule secretorie ed in prossimità delle cellule mioepiteliali duttali. La stimolazione parasimpatica ne
provoca una depolarizzazione con conseguente degranulazione e costrizione dei dotti escretori.
Il SN simpatico attraverso le sue terminazioni va ad innervare le arterie e le
arteriole della ghiandola. La stimolazione simpatica sembra avere poco effetto sulla secrezione lacrimale di per sé, ma serve a modificare il flusso ematico attraverso la ghiandola. Le fibre
pre-gangliari del S.N. simpatico originano dal II e III segmento toracico da dove arrivano al ganglio cervicale superiore. Qui origina il II neurone che attraversa il plesso carotideo e raggiunge
la ghiandola (figura sopra).
I due lobi della ghiandola lacrimale principale sono le uniche parti dell'apparato lacrimale che ricevono un'innervazione secretoria, mentre le ghiandole lacrimali accessorie e le
congiuntivali non sono innervate a tal fine.
La secrezione riflessa può essere di origine periferica (soprattutto cornea, congiuntiva, pelle, mucosa nasale ed orale) o centrale
(retina, stimoli emozionali).
Le afferenze periferiche sono mediate dalle fibre della branca oftalmica del nervo trigemino. L'irritazione del riflesso treigeminale è
responsabile di iperlacrimia uni o bilaterale, se lo stimolo è di maggiore intensità.
Le modalità di conduzione degli stimoli a partenza retinica, quali variazioni
dell'intensità luminosa, non sono ancora ben comprese, anche se alcuni ipotizzano vie afferenti tramite le fibre ottiche; la risposta all'irritazione del riflesso visivo è sempre bilaterale anche
se lo stimolo è unilaterale.
Gli stimoli emozionali vengono verosimilmente condotti attraverso vie nervose afferenti, non ben note, al lobo frontale e da qui by-passate al
nucleo lacrimatorio. Stimoli analoghi per il nucleo lacrimatorio possono anche insorgere nei gangli basali, nel talamo e nell'ipotalamo (figura sopra).
Il fenomeno delle"lacrime di coccodrillo" che si osserva in alcuni pazienti è da ricondurre ad una lesione delle efferenza parasimpatiche della ghiandola salivare.
La rigenerazione delle fibre lese avviene in maniera disordinata, così che le nuove fibre originariamente destinate alla ghiandola salivare, vanno ad innervare la ghiandola lacrimale: ogni qual
volta si ha uno stimolo gustativo si verifica il fenomeno della lacrimazione.
Il liquido lacrimale si versa dalle ghiandole nei canali escretori e quindi nel sacco congiuntivale: qui, assieme ai secreti delle ghiandole mucipare e sebacee si distende, grazie a i movimenti palpebrali, sulla superficie congiuntivale e corneale a formare, in quest'ultimo caso, il così detto film lacrimale "pre-corneale di Wolff". Le funzioni principali del film sono ottiche, protettive e nutritizie.
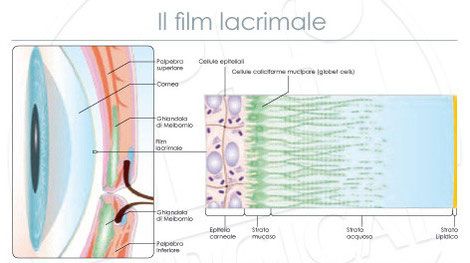
Il film lacrimale pre-corneale è formato da tre strati (figura a lato):
1. strato esterno lipidico (secreto dalle ghiandole sebacee palpebrali tarsali di Meibonio e Zeiss), che ha quattro funzioni: ritardare l'evaporazione dello
strato acquoso, aumentare la tensione superficiale e quindi favorirne la stabilità, lubrificare le palpebre, mantenere il film lacrimale entro i margini palpebrali impedendone la fuoriuscita
sulla cute;
2. strato intermedio acquoso (secreto dalle ghiandole lacrimali principali ed accessorie), che ha quattro funzioni: fornisce ossigeno atmosferico all'epitelio
corneale, ha attività anti-batterica, forma una superficie liscia, lava via i detriti;
3. strato interno mucoide (secreto dalle cellule caliciformi, dalle cripte di Henle e dalle ghiandole di Manz congiuntivali), la cui funzione principale è di
trasformare l'epitelio corneale da una superficie idrofoba in una idrofila: in assenza di mucina le cellule epiteliali sono idrofobe e non possono essere idratate dalle lacrime.
Oltre ad una condizione fisiologica dei vari strati del film, per un'uniforme distribuzione di questo sono necessari: un ammiccamento normale, una perfetta apposizione delle palpebre alla superficie oculare, un'epitelio corneale normale.

L'ammiccamento produce un movimento bifasico delle lacrime sulla cornea: quando la palpebra superiore si solleva, c'è prima un movimento verso l'alto della componente acquosa, poi una più
lenta diffusione della componente lipidica, che si trascina dietro ulteriori lacrime, in modo tale da uniformare e stabilizzare l'intero film lacrimale pre-corneale. Anche lo strato mucoso è
distribuito sull'epitelio corneale nell'atto dell'ammiccamento in modo tale da creare una superficie idrofila sopra la quale lo strato acquoso si distribuisce. All'apertura delle palpebre, l'alta
tensione superficiale presente all'interfaccia aria-film facilita una rapida distribuzione dello strato lipidico. Quando il film si assottiglia in seguito all'evaporazione dello strato acquoso,
lo strato superficiale lipidico viene in contatto con lo strato mucoso, ricreando lo stato idrofobico dell'epitelio corneale ed inducendo la rottura del film lacrimale. A tal punto un nuovo ciclo
di ammiccamento permette il ripristino della condizione di partenza.
Nelle condizioni di deficit di secrezione lacrimale, la ritenzione di lacrime può essere facilitata dall'uso
di alcuni polimeri sintetici: per la loro viscosità ed idrofilia, stabilizzano il film lacrimale creando uno strato di film più spesso quando questi si distribuiscono ad ogni ammiccamento.
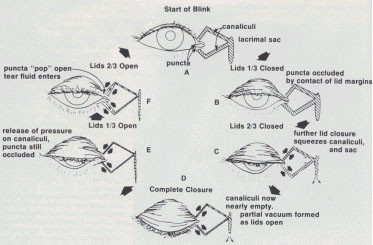
Fisiologia dell'escrezione
Dal sacco congiuntivale parte delle lacrime si elimina per evaporazione (25%), il resto confluisce nel canto interno (lago lacrimale) in corrispondenza dei puntini
lacrimali.
Il sistema escretore è costituito da un segmento superiore che include margini palpebrali, puntini e canalini lacrimali, ed un segmento inferiore che include il sacco
lacrimale ed il condotto nasolacrimale.
Le lacrime secrete nel fornice temporale superiore sono condotte nei puntini lacrimali in tre fasi successive:
1. per
gravità formano la stria lacrimale inferiore;
2. per il movimento palpebrale sono trasportate ai puntini (il movimento delle lacrime in direzione temporo-nasale è dovuto al
fatto che il muscolo orbicolare è più strettamente fissato nella sua inserzione nasale, in questo modo la porzione temporale dell'orbicolare si muove secondo una direzione latero-mediale durante
l'apertura delle palpebre);
3. per attrazione capillare entrano nel puntino e nella porzione verticale del canalino.
All'inizio dell'ammiccamento, le vie lacrimali già contengono liquido lacrimale entrato durante il ciclo precedente. Come la palpebra superiore si abbassa, le papille su cui
sporgono i puntini lacrimali si elevano dal margine palpebrale mediale e vanno in opposizione occludendoli e prevenendo il reflusso di lacrime. Nell'ultima parte della chiusura
palpebrale, si ha la spremitura dei canalicoli e del sacco grazie all'azione del muscolo orbicolare forzando il fluido ivi contenuto nel dotto naso-lacrimale. La contrazione della porzione
pretarsale del muscolo orbicolare (deriva dalla cresta lacrimale posteriore, muscolo di Horner) comprime l'ampolla ed accorcia i tratti orizzontali dei canalicoli. Contemporaneamente la porzione
presettale (deriva in parte dalla fascia lacrimale ed in parte dalla cresta lacrimale posteriore) si contrae espandendo il sacco e creando una pressione negativa che fa muovere le lacrime dai
canalicoli nel sacco. Come le palpebre si aprono, i muscoli si rilasciano, il sacco collassa e si forma una pressione positiva che spinge le lacrime lungo il condotto nasolacrimale. L'espansione
dei canalicoli e delle ampolle permette un nuovo flusso di lacrime mentre il collabimento del sacco lacrimale espelle il fluido verso il basso, all'interno del dotto nasolacrimale
(fig.6). Uno o due ml di fluido lacrimale passano nel sistema di drenaggio ad ogni ammiccamento.
Il flusso di lacrime dal dotto nasolacrimale all'interno del
naso è influenzato da diversi fattori, inclusi la gravità e le correnti d'aria nelle cavità nasali che, grazie alla posizione dell'ostio lacrimale inferiore, inducono una pressione negativa
all'interno del dotto favorendo il movimento delle lacrime dal sacco nel naso. Il reflusso verso l'alto delle lacrime è prevenuto dall'azione della valvola di Hasner: fino a quando la pressione
all'interno del naso è più bassa rispetto a quella del dotto, la valvola rimane aperta; quando la pressione intranasale aumenta la valvola si chiude.
Testi consultati:
Adler's. Physiology of the eye. Clinical application
Robert A.Moses and William M.Hart; VIII edition. Duane's. Foundation of clinical Ophthalmology
William Tasmar and Edward A. Jaeger; Oftalmologia clinica J J Kanski
 Ottica Campagnacci
Ottica Campagnacci












